
透析患者さんの血圧管理って難しい…
血圧をどれくらいに調整したらいいのか…
透析患者さんにとって血圧の管理は非常に重要です。しかし、血圧を管理するのに苦労した経験をした透析スタッフは多いと思います。
透析患者さんの血圧と生命予後の関係、なぜ血圧の管理が重要なのか、どのようにして血圧を管理したらいいかを説明した記事になります。
透析患者にとって高血圧の管理は重要
透析患者さんの血圧の特徴
- 透析患者では、高血圧だけではなく低血圧でも生命予後が悪化し、血圧と生命予後の関係はU字型となっている。
- 透析患者における血圧コントロールは、透析室における血圧のみならず家庭血圧を含めて総合的に評価する。
- 透析患者における血圧コントロールの基本は、適正な体液量の管理である。
透析患者さんでは高血圧の頻度は70~80%と非常に高い
透析患者さんにおいて血圧と生命予後の研究は数多くされており、透析患者さんでは高血圧の頻度は70~80%と非常に高いことは皆さんもご存じだと思います。高血圧ですと心血管イベントの発生率や死亡率が上昇します。
しかし、透析患者の血圧と死亡率の関係はU字カーブの関係になり、低血圧・高血圧ともに予後不良となります。
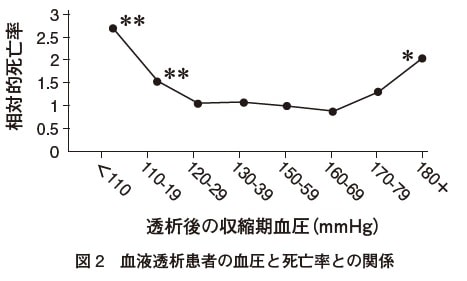
透析医療におけるCurrent Topics 2015
収縮期血圧140~160、拡張期血圧65~75が一番死亡率が低くなります。
また、低血圧は心機能低下や栄養障害の影響が大きく関わっていると思われます。
血圧と心血管イベント(CVD)の発生リスクの関係
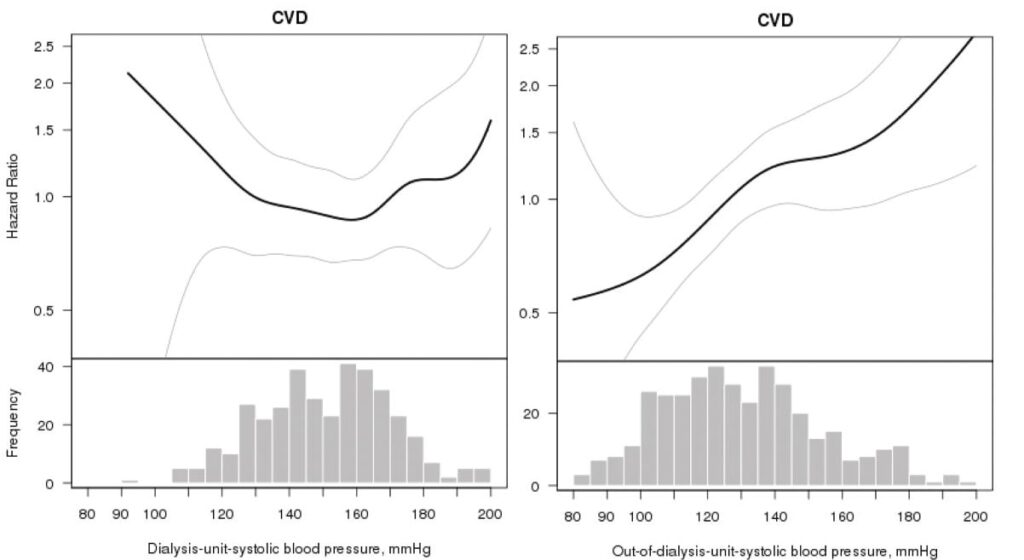
Blood Pressure and Risk of Cardiovascular Events in Patients on Chronic Hemodialysis: The CRIC Study
左のグラフが透析開始前の血圧と心血管イベント(CVD)のリスクを表したもの、右のグラフが透析室外での収縮期血圧とCVDのリスクを表したものになります。透析室外の血圧と心血管イベントは正の関係であり、血圧を管理することで心血管イベントの発症を減少することが出来る可能性があります。
透析患者さんの降圧目標【どの血圧を基準にするかで管理目標値が変わります】
血圧の管理目標
血液透析患者における心血管合併症の評価と治療に関するガイドラインでは、週初めの透析前の血圧を140/90未満としています。
心機能低下がない、安定した慢性維持透析患者における降圧目標値は、週初めの透析前血圧で140/90mmHg 未満とする
血液透析患者における心血管合併症の評価と治療に関するガイドライン:透析会誌 44:337〜425,2011
しかし、過度な降圧は透析中の血圧低下の要因になり、透析中の血圧の低下も透析患者さんの死亡率の上昇させます。

透析中の血圧低下の定義は”収縮期血圧が20mmHg以上低下するか、症状を伴って平均血圧が10mmHg以上低下する場合”とされています。
よって、日本高血圧学会から出された「高血圧治療ガイドライン 2019」では,透析患者の血圧の管理目標値を設けずに患者さん個々に適切な血圧の目標値を定めることとしています。
血液透析患者の血圧管理における数値目標を決定することは困難であり、出血性の合併症を生じず、内シャントの血流を維持できて、透析中の血圧低下を生じない程度の非常に広い範囲で、家庭血圧も参考にして患者ごとに安全域を定めて行うことが現実的と考えられる。
高血圧治療ガイドライン2019
血圧の評価法
透析患者さんは透析治療で血圧が下がり次の透析治療までに血圧が上がるなど、血圧の変動が激しいため、どこの血圧を基準にするかが大変重要です。
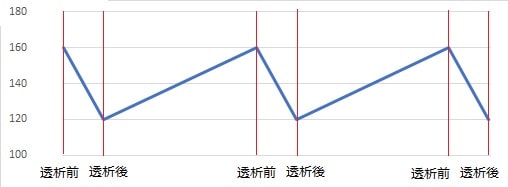
透析患者さんの血圧の管理は、この血圧の変動を考慮した評価が必要となります。
その他の血圧の変動
- 日内変動:血圧は朝起きてから徐々に上昇していき、日中に高くなり、夜になるにつれて下降していき、睡眠中はさらに下がります。また透析前後の血圧の変化や透析中の血圧低下も日内変動になります。透析中の血圧低下は透析患者さんの生命予後に大きく関与します。
→ABPM(24時間自由行動下血圧測定)で評価 - 体位変動:姿勢によって血圧が変化する。横になった状態から立ち上がると一時的に血圧が下がる。
- 週内変動:透析患者さんは透析前の血圧が高く、透析治療によって除水をすることで血圧が下がり次の透析までに血圧が上がります。
→家庭血圧で評価、週平均血圧(WAB) - 季節変動:春から夏にかけて気温が上昇すると血圧は下がり、秋から冬にかけて気温が下がると血圧は上昇していきます。
それぞれの血圧の変動による心血管イベントの関係性は?
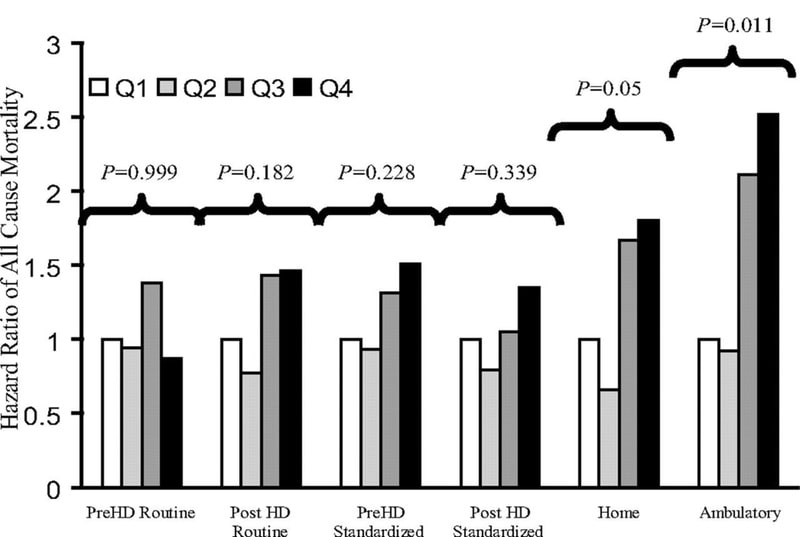
Q1からQ4にいくにつれて血圧が高いグループになっており、透析前透析後の血圧は死亡のリスクとは有意な相関はありません。しかし、家庭血圧やABPMは血圧が上がるにつれて死亡のリスクは上がっていきます。よって透析室外の血圧(家庭血圧)は心血管イベントの発症や死亡のリスクをより反映します。
その為欧州では透析室外の血圧を管理するように推奨しています。
欧州腎臓/透析移植学会と欧州高血圧学会の合同ワーキンググループの管理目標
- 家庭血圧を非透析日6日間の朝夕の平均値を135/85以下
- ABPM(24時間自由行動下血圧測定)で週中非透析日での24時間の平均値が130/80以下

自宅での血圧測定はとても重要です。透析患者さんに家庭での血圧測定を行っていただけるように説明することも透析室スタッフの役目だと思います。
透析室血圧は透析開始前・透析開始後
家庭血圧は起床時・就寝前
ABPMは週中の透析中日で44時間程度
週平均血圧
血圧の管理をするには?【”適切なDW”と”透析間の体重の増加の減少”】
血圧管理の方法
- 体液の管理が重要
- 透析患者さんの高血圧の原因は体液過剰がもっとも多い
- 食塩の過剰摂取、不適切なDW設定が原因
- 食塩の過剰摂取
- 適切なDWの設定・適切な透析方法による血圧管理
- 降圧薬の使用は心血管イベントの発症リスクを下げる

適切なDWとは「体液量が適正で、透析中に過度の血圧低下がなく、長期的に心血管系への負担が少ない体重」のこと言います。
まず、行うべき高血圧の管理
- 栄養状態の改善
- 適度な運動(筋肉量の増加を目指す)
- 適切な睡眠の確保、快適な便通の確保
- 著名な肥満の是正
- 喫煙の是正
- 体液量過剰と透析間の体重増加の是正
- 食塩摂取量
- 適切なDW設定、適切な透析療法の選択
- 降圧薬の使用
食塩摂取量の制限
食塩8gの摂取で体重は約1kg増加する
透析間の体重の増加の目安は3~5%が適切とされています。ガイドラインでは一日の食塩の摂取量は6gとされているが、体重増加量によって食塩の摂取制限量が違う。

厳しすぎる制限は患者さんのストレスになり、逆に守ってくれないことにつながります。しかし、食塩を制限すれば体重の増加を抑えられるのため、しっかりと制限してもらうように工夫するこが大切です。
適切なDWの設定
- ドライウエイト
- 体重が適正で、透析中に過度の血圧低下がなく、長期的に心血管系への負担が少ない体重
- ドライウエイト設定の目安
- 透析中に著名な血圧低下がない、末梢に浮腫を認めない。
- 胸部レントゲンで胸水肺うっ血の所見がなく、心胸比が男性50%、女性では53%以下
- 超音波検査で透析後呼気時の下大静脈径が14~20㎜、呼吸性の変動が50%以内。
- hANPが透析終了時に50~100pg/ml以下。
DWを決定するときは一つの指標だけでなく、さまざまの指標をもちいて総合的に評価することが大切です。
適切な透析療法による血圧の管理
- 十分な透析量の確保
- 透析効率の改善
- 透析時間の延長
- 透析頻度の増加

体重の増加が多く除水が出来ない場合は、透析時間の延長や透析頻度を増やすなどを検討します。
- 貧血の管理
- ESA製剤の適正使用:ESA製剤は血圧を上昇させるため過剰な投与は控える
- 栄養改善、鉄剤の適正使用

ESA製剤は、血圧を上昇されることはがあるので過剰な投与を控える。
貧血を管理するために栄養状態や鉄の管理も大切です。
降圧薬の使用
降圧薬の使用は心血管イベントの発症のリスクを減らす。降圧薬の使用で30%心血管イベントの発症リスクを減少できるとの報告もあります。とくに高血圧の対象例では効果的?
透析患者さんに使われる降圧薬
- Ca拮抗薬
- RAS阻害薬
- β遮断薬:心機能低下、心筋梗塞の既往、冠動脈疾患
- α遮断薬:起立性低血圧に注意
- ミネラルコルチコイド拮抗薬:高K血症に注意
- 利尿薬:残存腎機能を有する場合のみ
降圧薬の使用に際してのポイント!!
ポイント① どの種類の降圧薬を使用するのか?
- 薬剤間での生存率や心血管死(MACE)などの予後の差異は明らかではない
ポイント② 選択基準
- 非透析例において臓器保護効果があるもの
- 作用時間の長いもの
- 副作用の少ない薬剤
ポイント③ その他の考慮点・注意点
- 服薬コンプライアンスの良い処方
- 増量や追加はゆっくり行う
- 薬物動態を考慮する
血圧管理に対する透析患者さんの受け止め方を理解した血圧の管理が大切
患者さん視点の血圧管理、透析患者さんが血圧管理をどのように受け止めているかを理解する
- 無力、できなくなること
- 機能低下や衰弱の症状(めまい、ふらつき、病的な感じ)
- 仕事や作業の制限
- 急激な血圧低下への恐怖
- 他人に頼らなければならないこと
- 無視されること
- 血圧の問題の軽視、間違った管理をされていると感じる
- より細かい管理による全身状態の改善への期待
- 上昇すると薬を出すだけ、原因を知りたい
- 情報や教育により、安心させることが不足していると感じる
- 血圧変動の原因、危険性、治療方法の説明がない
- 降圧薬の効果の実験をされている
- 血圧の問題の軽視、間違った管理をされていると感じる
- 薬物負荷の増大
- 処方薬剤が多数ある中で降圧薬もどんどん増やされていくと感じる
- 薬剤が増えること=不健康と感じる
- 処方薬剤が多数ある中で降圧薬もどんどん増やされていくと感じる
- 自己管理を改善するための方策を受けること
- 体液管理基準の決定方法を知り、セルフマネージメントを充実
- 自ら体液量管理レベルを理解して管理していく
- 体重管理、食塩制限への動機づけとしたい
- 自己管理により降圧薬が減らせる、なくせると思う
- どのように自己管理していけば良いか知りたい
- 家庭血圧の測定の方法
- 体液管理基準の決定方法を知り、セルフマネージメントを充実

患者さんは慢性疾病特有の不安の他に、血圧低下によるめまい・ふらつきなどの症状、急激な血圧低下へ不安など、血圧に関する不安を多く抱いていること理解しなければなりません。
患者さんの思いを受け止める
- 患者の話を聞く
- 細かく説明する
- 不明なこともあること、より良いと思われる方法を説明
- 不安を抱かせないために、スタッフで説明を統一する(混乱させない)
- 薬剤を減らす努力をしていく
- 良くできたことを皆で褒める

透析室スタッフは、安全で安定した患者さんに合った透析治療の提供するとともに、透析治療を続けることで起こる様々な困難に患者さん自身が向き合い、生活者として、満足な生活を送ることが出来るように援助することが求められます。
透析患者さんの看護についてはこちらを参考にしてください。
降圧目標は個々の人によって利点と欠点を考慮して検討する
血圧の管理において個別性を重視した血圧の管理が重要になります。
降圧による利点と過剰降圧による欠点のバラスをとることが大切
大まかな降圧目標
- 透析前収縮期血圧を130~160/90未満
- 家庭血圧135/85未満
- ABPM130/80未満

こちらをベースにして患者さんそれぞれに降圧目標を決定していきます
個別化した降圧目標
- より積極的に降圧した方がいい症例
- 若年者
- 合併症の少ない患者
- 控えめな降圧を行う症例
- 高齢者
- 心機能低下を有する症例
- 動脈硬化の進行した症例
- 栄養障害やフレイルのある症例
- 自律神経障害を有する症例
- 炎症反応が持続している症例
- 長期透析症例

それぞれの患者さんを観察して、どのように降圧したらいいかを考えることが大切になります。
まとめ
- 透析患者さんの高血圧は頻度が高く、様々な要因によって生じている
- 血圧管理には、適切なDW設定と透析間の体重増加の減少が大切
- 食塩摂取制限が重要
- 透析間の体重の増加のコントロール
- 高血圧への降圧薬使用は予後を改善する可能性が高い
- 降圧薬の種類は問わないが、薬剤の特性を理解した使用が勧められる
- 血圧管理に対する患者さんの受け止めを理解した血圧管理を目指す
- 降圧目標は個々人により利点と欠点を考慮して検討する
今回の記事は以上となります。最後まで読んでいただきありがとうございます。





コメント
[…] 透析患者さんの血圧管理【高血圧の管理を中心に】 […]